Początek kurzajki, choć często niepozorny, może być pierwszym sygnałem rozwijającej się infekcji wirusowej skóry. Kurzajki, znane również jako brodawki, są wywoływane przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i może przenosić się przez bezpośredni kontakt skórny lub pośrednio, na przykład poprzez wspólne korzystanie z przedmiotów osobistych, takich jak ręczniki czy obuwie.
Zrozumienie, jak wygląda początek kurzajki, jest kluczowe dla szybkiego rozpoznania i podjęcia odpowiednich kroków. Wczesne objawy mogą być łatwo przeoczone, zwłaszcza gdy kurzajki pojawiają się w miejscach mniej widocznych lub gdy są bardzo małe. Zazwyczaj pierwszy etap rozwoju kurzajki charakteryzuje się pojawieniem się niewielkiej, często gładkiej, lekko wypukłej zmiany skórnej. Jej kolor może być zbliżony do naturalnego odcienia skóry lub nieco jaśniejszy, a czasem może przybierać lekko różowawy lub brązowawy odcień.
Kiedy warto się zaniepokoić? Zmiana, która nie znika samoistnie w ciągu kilku tygodni, zaczyna się powiększać, zmieniać kolor lub teksturę, a także powodować dyskomfort, powinna skłonić do konsultacji z lekarzem lub dermatologiem. Warto również zwrócić uwagę na pojawienie się nowych zmian skórnych w okolicy pierwszej kurzajki, co może świadczyć o jej dalszym rozprzestrzenianiu się. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, diabetycy oraz osoby pracujące w miejscach, gdzie higiena jest utrudniona, ponieważ są one bardziej podatne na rozwój i nawroty infekcji HPV.
Ważne jest, aby nie bagatelizować żadnych nietypowych zmian skórnych, ponieważ wczesne wykrycie i leczenie kurzajek może zapobiec ich rozprzestrzenianiu się i zmniejszyć ryzyko powikłań. Pamiętajmy, że choć kurzajki są zazwyczaj łagodne, mogą być uciążliwe i wpływać na samopoczucie. Właściwa diagnoza i indywidualne podejście do leczenia są kluczowe dla skutecznego pozbycia się problemu.
Rozpoznawanie pierwszych oznak kurzajki na skórze
Rozpoznawanie pierwszych oznak kurzajki na skórze wymaga uważnej obserwacji i znajomości typowych symptomów. Początkowo kurzajka może przypominać zwykłą niedoskonałość skóry, co sprawia, że wiele osób ignoruje ją, uznając za niewielki problem dermatologiczny. Jednak jej charakterystyczny rozwój pozwala na odróżnienie od innych zmian skórnych. W początkowej fazie, kurzajka może przybierać formę małego, twardego guzka, który jest zazwyczaj nieco szorstki w dotyku, nawet jeśli jego powierzchnia wydaje się gładka.
Często pierwszym widocznym objawem jest pojawienie się pojedynczej, niewielkiej plamki lub grudki. Kolor tej zmiany może być identyczny jak otaczającej skóry lub lekko odbiegać od jej naturalnego odcienia, przybierając barwę lekko białawą, różowawą, a czasami beżową. Kluczowym elementem, który odróżnia początek kurzajki, jest jej tendencja do powolnego wzrostu i zmiany tekstury. W miarę rozwoju, powierzchnia kurzajki staje się bardziej szorstka i może zacząć przypominać kalafiora lub gąbkę, choć na tym wczesnym etapie jest to jeszcze subtelne.
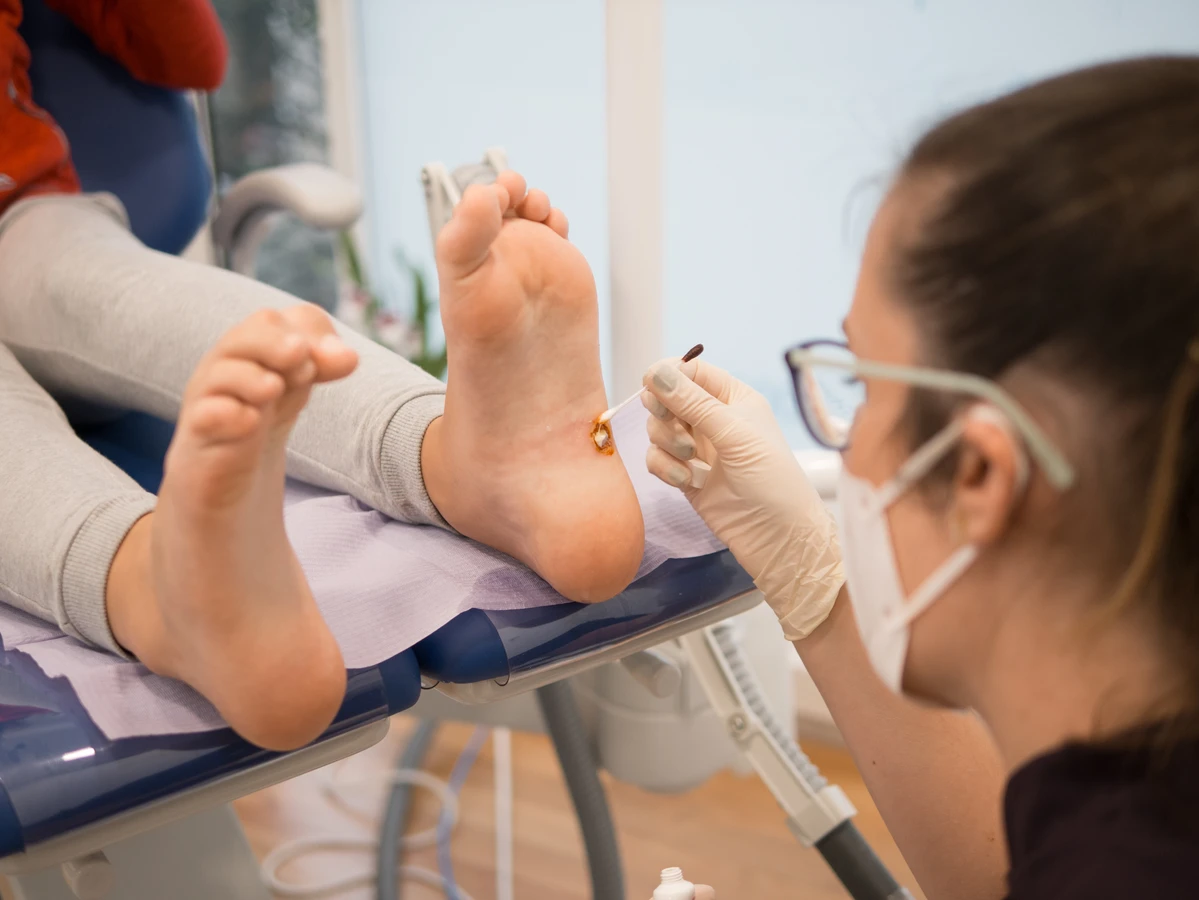
Lokalizacja kurzajek jest również ważna. Najczęściej pojawiają się one na dłoniach, palcach, stopach (gdzie nazywane są kurzajkami podeszwowymi), ale mogą wystąpić na każdej części ciała. Na stopach początkowa kurzajka może być trudniejsza do zauważenia, ponieważ jest często wciskana do wnętrza skóry pod wpływem nacisku podczas chodzenia, co może powodować ból i dyskomfort. W takich przypadkach może być mylona z odciskiem lub modzelem.
Kiedy pojawia się niepokój? Zmiana, która zaczyna się nieznacznie unosić ponad powierzchnię skóry, staje się twardsza, a jej powierzchnia wyraźnie szorstka, powinna zwrócić naszą uwagę. Jeśli zaczyna się powiększać, mnożyć lub powodować ból, jest to sygnał, że należy skonsultować się z lekarzem. Czasem można zauważyć drobne, czarne punkciki w obrębie kurzajki – są to zatkane naczynia krwionośne, które są charakterystycznym objawem tej infekcji wirusowej.
Gdzie najczęściej pojawia się początkowa zmiana kurzajkowa
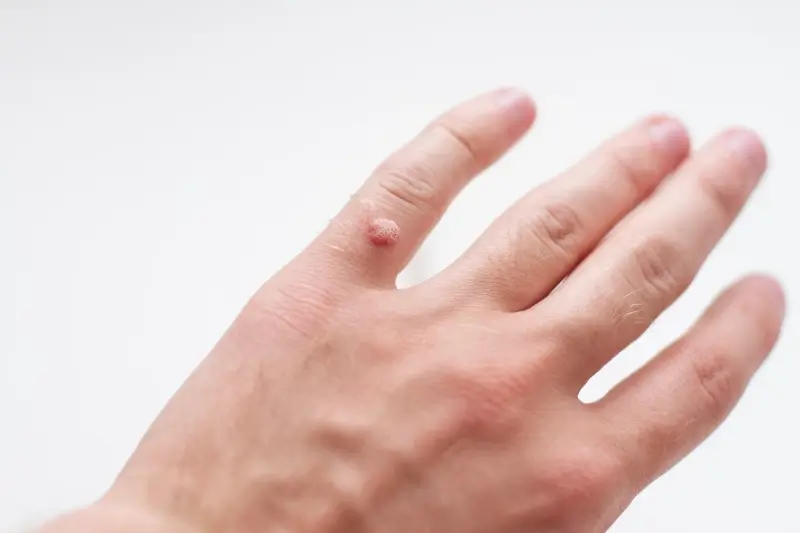
Na dłoniach początkowe kurzajki mogą pojawiać się na palcach, między palcami, na wierzchu dłoni, a nawet pod paznokciami. Zmiana może być początkowo mała, ledwo widoczna, przypominająca mały pryszczyk lub ziarnko piasku. Jej powierzchnia jest zazwyczaj lekko szorstka, a kolor może być zbliżony do barwy skóry lub lekko jaśniejszy.
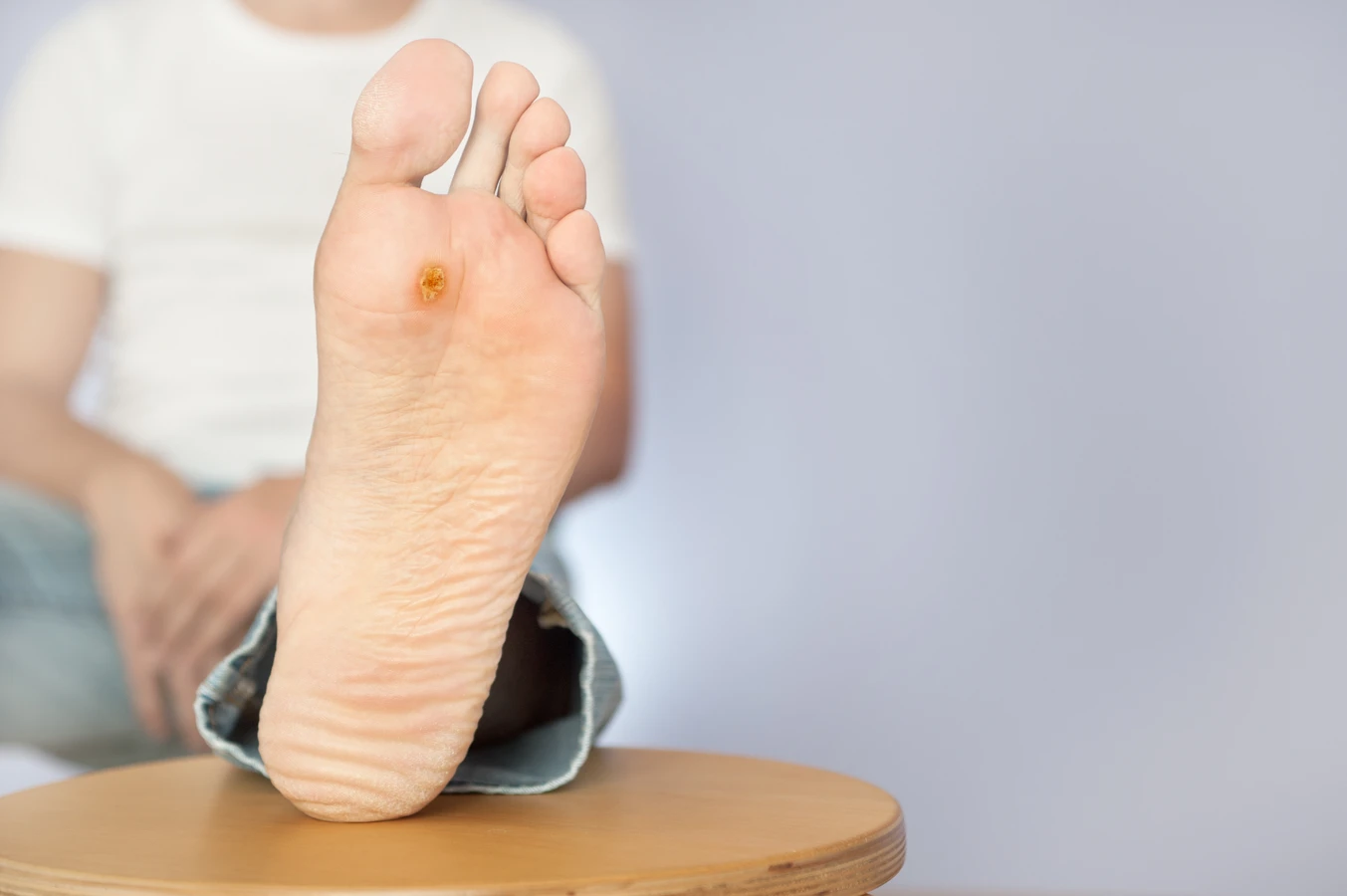
Kolejnym bardzo częstym miejscem są stopy, zwłaszcza obszary poddawane największemu naciskowi, takie jak pięty i podeszwy stóp. Kurzajki na stopach, zwane kurzajkami podeszwowymi, często rozwijają się w głąb skóry, co sprawia, że mogą być bolesne podczas chodzenia. Początkowo mogą być mylone z odciskami lub modzelami, ale ich charakterystyczna tekstura i obecność drobnych, czarnych kropeczek (zatkanych naczyń krwionośnych) pomagają w ich identyfikacji. Wilgotne środowisko, na przykład w basenach czy pod prysznicami, sprzyja rozwojowi wirusa na stopach.
Inne lokalizacje, choć rzadsze dla pierwszych zmian, również są możliwe. Mogą to być łokcie, kolana, a nawet twarz. Na twarzy kurzajki mogą być szczególnie uciążliwe i wpływać na samoocenę. W takich przypadkach bardzo ważne jest, aby nie próbować ich usuwać samodzielnie, ponieważ może to prowadzić do blizn lub rozprzestrzenienia infekcji.
Warto pamiętać, że wirus HPV jest bardzo zaraźliwy i może przenosić się z jednej części ciała na inną, zwłaszcza jeśli skóra jest uszkodzona. Dlatego tak ważne jest, aby po zauważeniu potencjalnej kurzajki unikać jej dotykania i drapania, a także dbać o higienę rąk, szczególnie po kontakcie ze zmianą.
Jakie czynniki sprzyjają rozwojowi początkowej kurzajki
Rozwój początkowej kurzajki jest procesem, który wymaga sprzyjających warunków, głównie związanych z osłabieniem bariery ochronnej skóry i obniżoną odpornością organizmu. Wirus HPV, będący przyczyną kurzajek, jest wszechobecny w środowisku, ale nie każdy, kto ma z nim kontakt, rozwija infekcję. Kluczowe są pewne czynniki, które ułatwiają wirusowi wniknięcie do komórek naskórka i rozpoczęcie jego namnażania.
Jednym z najważniejszych czynników jest uszkodzenie skóry. Nawet najmniejsze skaleczenie, zadrapanie, otarcie czy pęknięcie naskórka stanowi bramę dla wirusa. Dlatego osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, służby sprzątające) lub wykonują prace manualne, są bardziej narażone. Długotrwałe moczenie skóry sprawia, że staje się ona bardziej podatna na infekcje, ponieważ jej naturalna bariera ochronna ulega osłabieniu.
Kolejnym istotnym czynnikiem jest osłabienie układu odpornościowego. Kiedy organizm jest osłabiony, jego zdolność do zwalczania infekcji wirusowych jest ograniczona. Może to być spowodowane różnymi przyczynami, takimi jak przewlekły stres, niedobór snu, nieodpowiednia dieta, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne) lub przyjmowanie leków immunosupresyjnych. W takich sytuacjach nawet niewielka ekspozycja na wirusa HPV może doprowadzić do rozwoju kurzajek.
Środowisko, w którym przebywamy, również ma znaczenie. Miejsca publiczne o dużej wilgotności, takie jak baseny, sauny, szatnie sportowe czy wspólne prysznice, są często siedliskiem wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zarażenia. Podobnie, noszenie nieprzepuszczającego powietrza obuwia, które powoduje nadmierne pocenie się stóp, może sprzyjać rozwojowi kurzajek podeszwowych.
Warto również wspomnieć o czynniku kontaktu bezpośredniego. Bezpośredni kontakt skórny z osobą zakażoną, na przykład przez podanie ręki, może doprowadzić do przeniesienia wirusa. Dzielenie się przedmiotami osobistymi, takimi jak ręczniki, pościel czy przybory higieniczne, również może być drogą transmisji. Szczególną ostrożność powinny zachować dzieci, które często nieświadomie dotykają zmian skórnych, a następnie przenoszą wirusa na inne części ciała lub na inne osoby.
Jakie są pierwsze symptomy wizualne kurzajki
Pierwsze symptomy wizualne kurzajki są zazwyczaj subtelne i łatwe do przeoczenia, ale uważna obserwacja skóry może pozwolić na ich wczesne rozpoznanie. Początkowo zmiana może przypominać niewielkie zgrubienie lub grudkę, która nieznacznie unosi się ponad powierzchnię skóry. Jej kolor często jest zbliżony do naturalnego odcienia skóry, co sprawia, że może być trudna do odróżnienia od innych drobnych niedoskonałości.
Jednak z biegiem czasu, gdy wirus HPV zaczyna namnażać się w komórkach naskórka, można zauważyć pewne charakterystyczne cechy. Powierzchnia początkowej kurzajki, która na początku mogła być gładka, zaczyna stawać się lekko szorstka i nierówna. Może pojawić się delikatne łuszczenie się naskórka wokół zmiany. W niektórych przypadkach można dostrzec małe, ciemne punkciki w obrębie kurzajki. Są to drobne naczynia krwionośne, które zostały zatkane przez wirusa. Ich obecność jest bardzo charakterystyczna dla brodawek wirusowych.
Kolor kurzajki może również ulec niewielkiej zmianie. Może stać się nieco jaśniejsza od otaczającej skóry, przybrać lekko różowawy, beżowy, a czasem nawet brązowawy odcień. Wielkość początkowej kurzajki jest zazwyczaj niewielka, często nie przekracza kilku milimetrów średnicy. Jednak wirus ma tendencję do rozprzestrzeniania się, dlatego z czasem jedna kurzajka może prowadzić do pojawienia się kolejnych, mniejszych zmian w jej okolicy.
Warto zwrócić uwagę na lokalizację. Na dłoniach początkowa kurzajka może wyglądać jak małe, twarde ziarnko. Na stopach, szczególnie na podeszwie, kurzajka może być spłaszczona i wciśnięta do wnętrza skóry pod wpływem nacisku, co może powodować ból. W takich przypadkach początkowe objawy wizualne mogą być mniej widoczne, a dominującym symptomem staje się dyskomfort podczas chodzenia.
Jeśli zauważysz u siebie zmianę skórną, która ma powyższe cechy, jest szorstka w dotyku, nie znika samoistnie i zaczyna się powiększać, warto skonsultować się z lekarzem lub farmaceutą. Wczesne rozpoznanie pozwala na szybsze i skuteczniejsze leczenie, a także zapobiega rozprzestrzenianiu się infekcji.
Co zrobić, gdy zauważysz pierwsze oznaki kurzajki
Gdy zauważysz pierwsze oznaki kurzajki, najważniejsze jest, aby nie panikować i podjąć odpowiednie kroki, które zapobiegną jej rozprzestrzenianiu się i ułatwią leczenie. Pierwszym i fundamentalnym działaniem jest unikanie dotykania, drapania lub wyciskania zmiany. Wirus HPV, który powoduje kurzajki, jest bardzo zaraźliwy, a takie działania mogą prowadzić do przeniesienia wirusa na inne części ciała, a także na inne osoby.
Kolejnym krokiem jest właściwa higiena. Należy regularnie myć ręce, zwłaszcza po kontakcie ze zmianą skórną. Jeśli kurzajka znajduje się na stopach, zaleca się noszenie sandałów lub klapek w miejscach publicznych o podwyższonej wilgotności, takich jak baseny czy sauny. W domu warto dbać o dobrą wentylację pomieszczeń i unikać długotrwałego moczenia skóry.
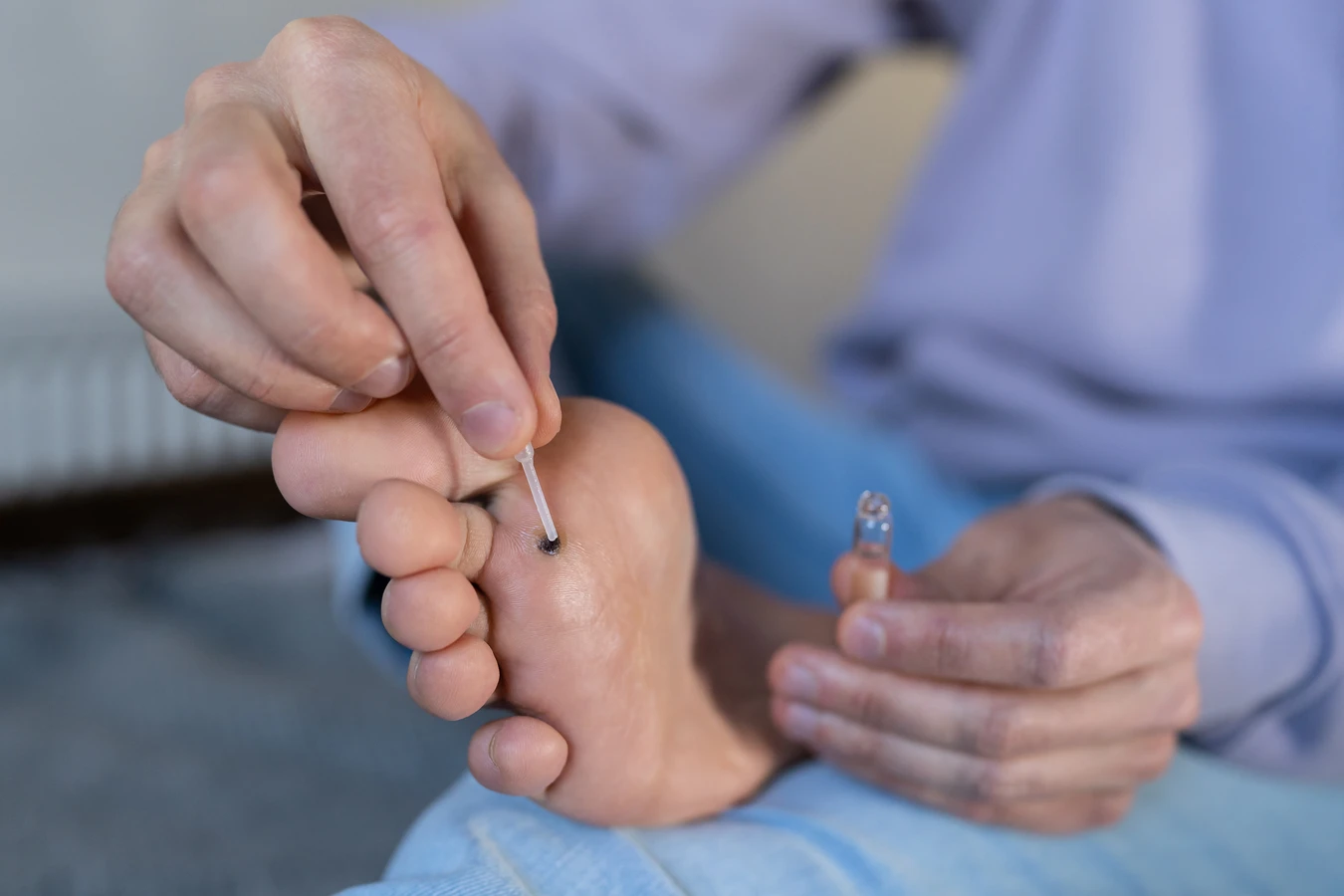
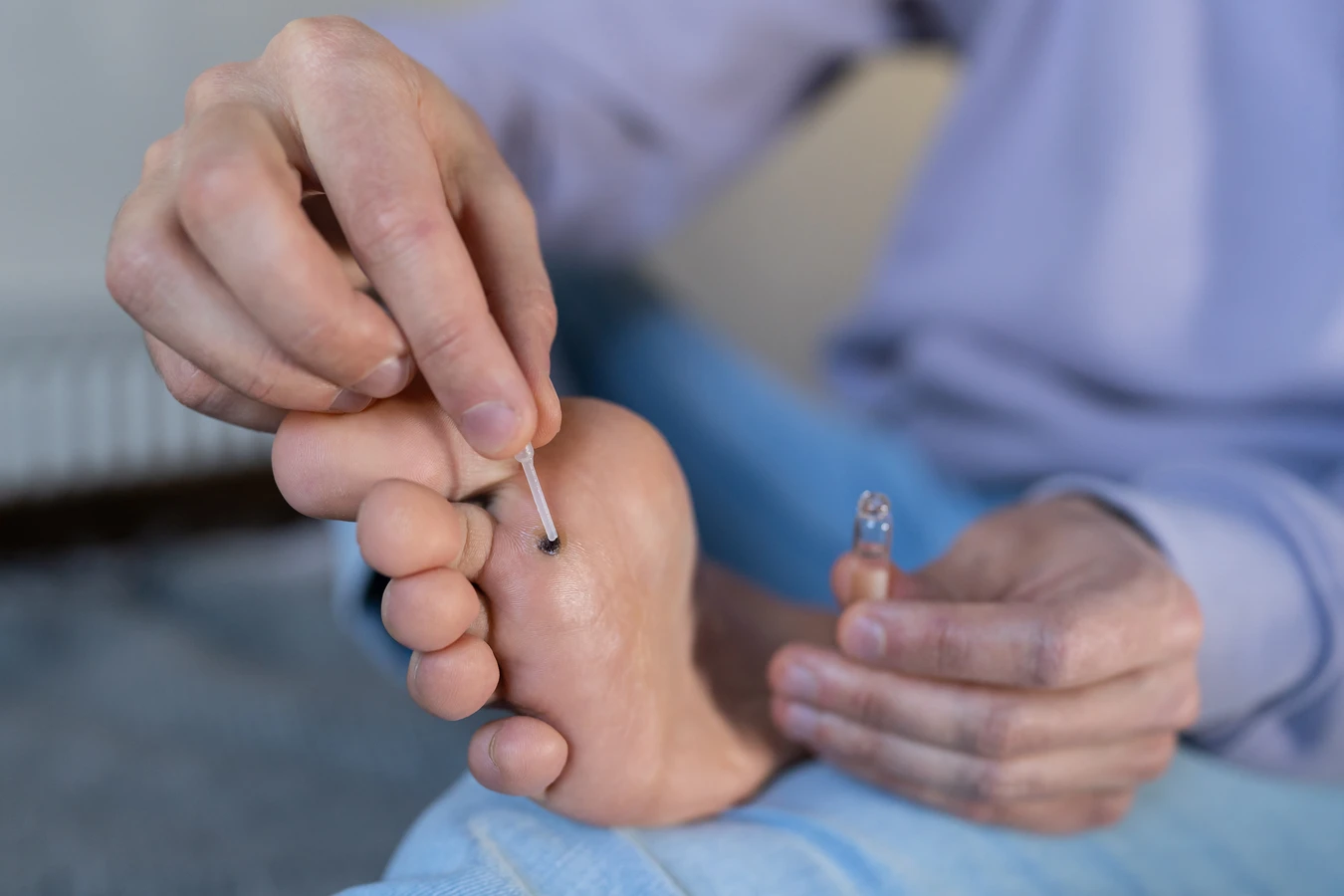
W aptekach dostępne są bez recepty preparaty do samodzielnego leczenia kurzajek. Są to zazwyczaj preparaty zawierające kwas salicylowy lub kwas mlekowy, które działają złuszczająco na naskórek. Należy stosować je zgodnie z instrukcją na opakowaniu, dbając o to, by nie uszkodzić zdrowej skóry wokół kurzajki. Przed zastosowaniem preparatu, zaleca się zmiękczenie skóry w ciepłej wodzie.
Alternatywnie, można zastosować domowe sposoby, jednak należy to robić z rozwagą i świadomością potencjalnego ryzyka. Niektóre osoby stosują na kurzajki np. sok z czosnku lub octu, jednak skuteczność tych metod nie jest potwierdzona naukowo, a mogą one podrażniać skórę. Zawsze warto najpierw skonsultować się z farmaceutą, który doradzi najbezpieczniejszy i najskuteczniejszy preparat dostępny w aptece.
Ważne jest, aby pamiętać, że leczenie kurzajek może wymagać cierpliwości i konsekwencji. Czasami potrzeba kilku tygodni lub miesięcy, aby pozbyć się zmiany. Jeśli domowe metody lub preparaty dostępne bez recepty nie przynoszą rezultatów, a kurzajka jest bolesna, szybko się rozprzestrzenia lub znajduje się w miejscu wrażliwym (np. na twarzy), konieczna jest wizyta u lekarza dermatologa. Lekarz może zaproponować inne metody leczenia, takie jak krioterapia (zamrażanie kurzajki), elektrokoagulacja (wypalanie) lub leczenie farmakologiczne.
Kiedy udać się do lekarza w przypadku podejrzenia kurzajki
Chociaż wiele kurzajek można skutecznie leczyć samodzielnie, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Pierwszym sygnałem, że warto skonsultować się ze specjalistą, jest brak poprawy po kilku tygodniach stosowania domowych metod lub preparatów dostępnych bez recepty. Jeśli kurzajka nie zmniejsza się, nie znika lub wręcz przeciwnie, zaczyna się powiększać, jest to znak, że potrzebne może być silniejsze lub inne podejście terapeutyczne.
Szczególną ostrożność powinny zachować osoby cierpiące na choroby przewlekłe, które osłabiają układ odpornościowy, takie jak cukrzyca, zakażenie wirusem HIV, czy osoby przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej oporne na leczenie i stanowić większe ryzyko powikłań, w tym infekcji bakteryjnych. Lekarz będzie w stanie ocenić stan zdrowia pacjenta i dobrać najbezpieczniejszą metodę leczenia.
Jeśli podejrzewana kurzajka znajduje się w miejscach wrażliwych lub problematycznych, takich jak twarz, okolice narządów płciowych, lub znajduje się na podeszwie stopy i powoduje znaczący ból utrudniający chodzenie, konieczna jest konsultacja lekarska. Samodzielne próby leczenia w takich lokalizacjach mogą prowadzić do powstawania blizn, nasilenia infekcji lub jej rozprzestrzenienia.
Ważnym sygnałem ostrzegawczym jest również zmiana wyglądu kurzajki. Jeśli zmiana zaczyna krwawić, jest bardzo bolesna, zmienia kolor na ciemniejszy, ma nieregularne brzegi lub gdy pojawia się wiele nowych zmian w krótkim czasie, może to sugerować inne schorzenie dermatologiczne, a nie zwykłą kurzajkę. W takich przypadkach lekarz będzie w stanie postawić prawidłową diagnozę i wykluczyć inne, potencjalnie groźne choroby skóry.
Ponadto, jeśli kurzajka nawraca mimo wcześniejszego skutecznego leczenia, warto skonsultować się z lekarzem. Może to świadczyć o tym, że wirus HPV jest nadal obecny w organizmie, a układ odpornościowy nie radzi sobie z nim w pełni. Lekarz może zalecić dodatkowe badania lub wzmocnić terapię.