Podstawową przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus). Istnieje ponad sto typów wirusa HPV, a różne z nich odpowiadają za powstawanie brodawek w różnych lokalizacjach na ciele. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych, podczas gdy inne mogą atakować okolice narządów płciowych, powodując brodawki płciowe (kłykciny kończyste).
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zarażonej lub przez kontakt z zanieczyszczonymi powierzchniami. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus wnika w naskórek, zazwyczaj przez drobne skaleczenia, otarcia lub pęknięcia skóry, i zaczyna się namnażać. Następnie stymuluje nieprawidłowy wzrost komórek naskórka, co prowadzi do powstania charakterystycznych, nieestetycznych zmian skórnych, czyli właśnie kurzajek.
Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze musi oznaczać rozwój kurzajek. Układ odpornościowy zdrowego człowieka jest w stanie skutecznie zwalczyć infekcję, zanim ta zdąży objawić się w postaci widocznych zmian skórnych. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub będące w podeszłym wieku, są bardziej podatne na rozwój brodawek.
Jakie czynniki sprzyjają powstawaniu kurzajek na skórze?
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zarażenia wirusem HPV i rozwoju kurzajek. Wilgotne i ciepłe środowiska stanowią idealne warunki do przetrwania i namnażania się wirusa, dlatego miejscami o podwyższonym ryzyku są baseny, sauny, szatnie sportowe czy ogólnodostępne prysznice. Chodzenie boso w takich miejscach stanowi prostą drogę do kontaktu z wirusem.
Uszkodzenia skóry, nawet te pozornie niewielkie, takie jak drobne skaleczenia, zadrapania, ukąszenia owadów czy suchość skóry prowadząca do pęknięć, otwierają „drzwi” dla wirusa HPV. Po zranieniu, wirus łatwiej wnika w głębsze warstwy naskórka. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, pilniki do paznokci czy maszynki do golenia, również może przyczynić się do przeniesienia wirusa z jednej osoby na drugą.
Dodatkowo, pewne grupy osób są bardziej narażone na powstawanie kurzajek. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy i większą skłonność do drapania się, często łapią infekcje wirusem HPV. Osoby z atopowym zapaleniem skóry (AZS) czy innymi schorzeniami dermatologicznymi, które naruszają barierę ochronną skóry, również mają większe predyspozycje do rozwoju brodawek. Ważnym aspektem jest również fakt, że pewne typy wirusa HPV mogą być przenoszone drogą płciową, prowadząc do powstania kłykcin kończystych.
Proces infekcji wirusem HPV w naskórku skóry

Wirus HPV kieruje metabolizm zainfekowanych komórek w taki sposób, aby produkowały one więcej wirionów. Efektem tego jest przyspieszony wzrost i podział komórek naskórka, co objawia się jako widoczne zgrubienie i nadmierne rogowacenie tworzące kurzajkę. Wirusy HPV mają tropizm do komórek warstwy podstawnej naskórka, które są komórkami macierzystymi odpowiedzialnymi za odnowę skóry. Kiedy te komórki są zainfekowane, ich cykl życiowy ulega zaburzeniu.
Wirus wpływa na procesy różnicowania się komórek, które normalnie migrują ku powierzchni skóry, tworząc kolejne warstwy. W przypadku infekcji HPV, komórki te nie dojrzewają prawidłowo, gromadzą się i tworzą charakterystyczną strukturę brodawki. Warto zaznaczyć, że kurzajka jest manifestacją reakcji immunologicznej organizmu na obecność wirusa. Układ odpornościowy próbuje zwalczyć infekcję, co może objawiać się stanem zapalnym w obrębie zmiany.
Jakie są różne rodzaje kurzajek i ich lokalizacja?
Kurzajki, mimo że wywoływane przez ten sam rodzaj wirusa, mogą przybierać różne formy i pojawiać się w różnych miejscach na ciele, co wynika z predyspozycji poszczególnych typów HPV do infekowania określonych tkanek i obszarów skóry. Rozpoznanie rodzaju kurzajki często ułatwia ustalenie sposobu leczenia.
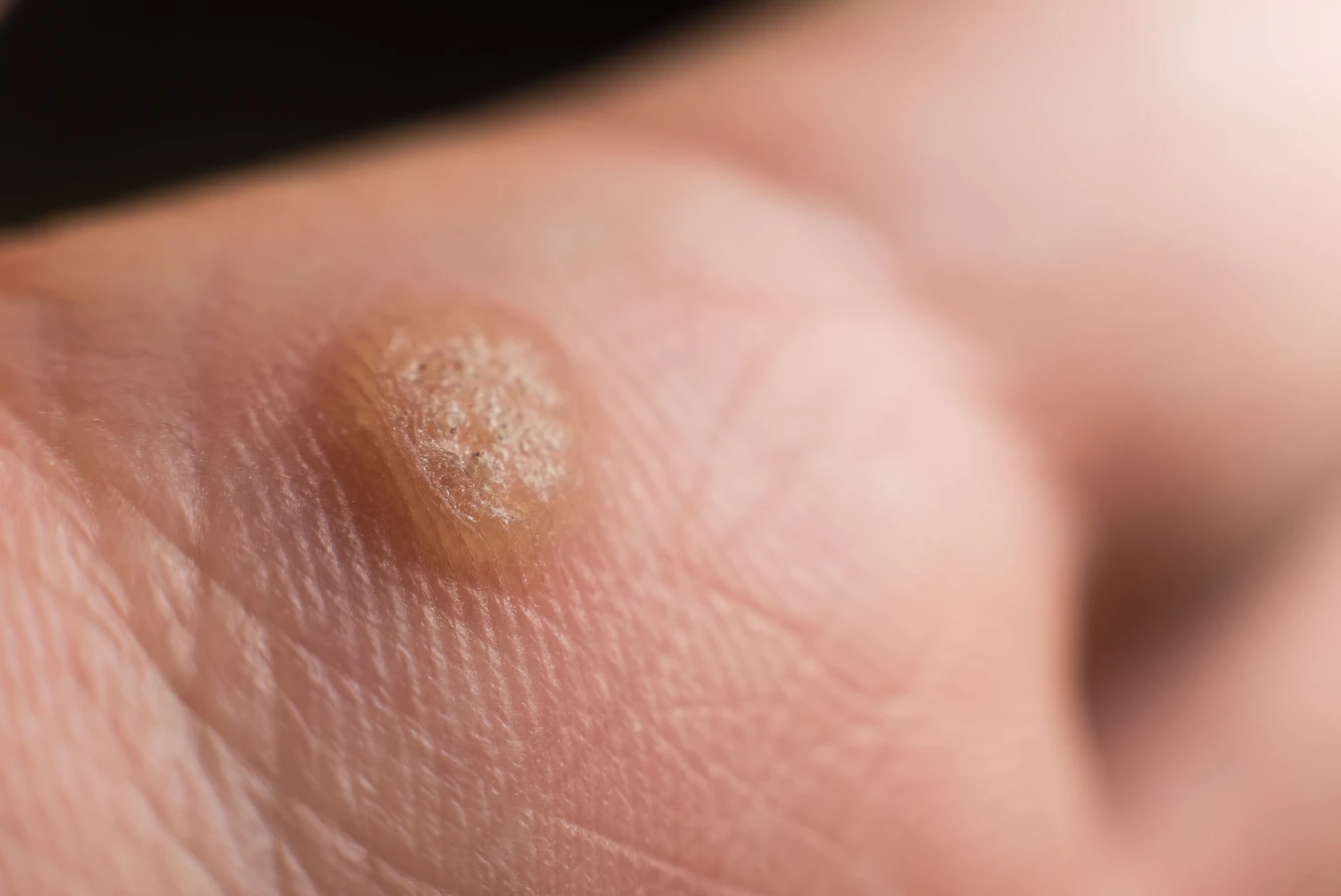
- Brodawki zwykłe (verrucae vulgaris): Są to najczęściej występujące kurzajki. Charakteryzują się szorstką, nierówną powierzchnią, często przypominającą kalafior. Najczęściej pojawiają się na palcach, dłoniach i łokciach. Mogą być pojedyncze lub tworzyć grupy.
- Brodawki podeszwowe (verrucae plantaris): Lokalizują się na podeszwach stóp, często w miejscach narażonych na ucisk, jak pięta czy przodostopie. Są płaskie i mogą być bolesne podczas chodzenia ze względu na nacisk ciężaru ciała. Czasami mają wygląd brodawek zwykłych z charakterystycznymi czarnymi punkcikami (zakrzepłe naczynia krwionośne) w środku.
- Brodawki płaskie (verrucae planae): Są mniejsze, gładkie i lekko uniesione ponad powierzchnię skóry. Mogą mieć kolor zbliżony do naturalnego kolorytu skóry lub być lekko zaróżowione. Często pojawiają się w większych grupach, zwłaszcza na twarzy, szyi, klatce piersiowej i plecach.
- Brodawki nitkowate (verrucae filiformes): Długie, cienkie i wąskie wyrostki skórne, często w kolorze skóry lub lekko brązowym. Najczęściej występują w okolicy ust, nosa i brody.
- Brodawki okołopaznokciowe: Lokalizują się wokół paznokci rąk i stóp. Mogą być bolesne i utrudniać pielęgnację paznokci.
- Kłykciny kończyste (condylomata acuminata): Są to brodawki przenoszone drogą płciową, które pojawiają się na zewnętrznych narządach płciowych, w okolicy odbytu oraz błonach śluzowych. Mogą przybierać postać pojedynczych zmian lub rozległych skupisk.
Należy pamiętać, że niektóre brodawki, zwłaszcza te zlokalizowane na twarzy lub narządach płciowych, mogą być mylone z innymi zmianami skórnymi, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Jak układ odpornościowy reaguje na obecność wirusa HPV?
Reakcja układu odpornościowego na infekcję wirusem HPV jest kluczowa w procesie walki z kurzajkami. Organizm posiada mechanizmy obronne, które mają na celu rozpoznanie i eliminację wirusa. Gdy wirus wnika do komórek naskórka, uruchamiany jest złożony proces immunologiczny.
Komórki układu odpornościowego, takie jak limfocyty T, są odpowiedzialne za rozpoznawanie zainfekowanych komórek i inicjowanie odpowiedzi zapalnej. Ta odpowiedź ma na celu zniszczenie komórek zawierających wirusa. W niektórych przypadkach, układ odpornościowy jest w stanie skutecznie poradzić sobie z infekcją, prowadząc do samoistnego zaniku kurzajki po pewnym czasie. Jest to zjawisko, które często obserwuje się u dzieci, których system immunologiczny jest bardziej aktywny.
Jednakże, wirus HPV ma pewne mechanizmy, które pozwalają mu unikać wykrycia przez układ odpornościowy. Niektóre typy wirusa mogą hamować produkcję cytokin, które są sygnałami dla komórek odpornościowych, lub wpływać na mechanizmy apoptozy (programowanej śmierci komórki), co utrudnia jego eliminację. Osłabiona odporność, spowodowana stresem, chorobą, niedożywieniem lub przyjmowaniem leków immunosupresyjnych, znacząco obniża zdolność organizmu do zwalczania infekcji HPV, co sprzyja rozwojowi i utrzymywaniu się kurzajek.
W przypadku długotrwałych lub nawracających infekcji, układ odpornościowy może wytworzyć przeciwciała przeciwko wirusowi HPV. Taka odpowiedź immunologiczna może być wykorzystana w procesie leczenia, na przykład poprzez immunoterapię, która ma na celu stymulację reakcji odpornościowej organizmu przeciwko wirusowi obecnemu w kurzajce.
Jakie są sposoby zapobiegania powstawaniu kurzajek?
Choć całkowite wyeliminowanie ryzyka zarażenia wirusem HPV jest trudne, istnieje szereg praktycznych kroków, które można podjąć, aby znacznie zmniejszyć prawdopodobieństwo powstania kurzajek. Podstawą profilaktyki jest unikanie kontaktu z wirusem oraz dbanie o higienę osobistą i stan skóry.
Kluczowe jest unikanie chodzenia boso w miejscach publicznych o podwyższonym ryzyku, takich jak baseny, sauny, siłownie czy wspólne prysznice. Noszenie klapków lub obuwia ochronnego w tych miejscach stanowi skuteczną barierę. Należy również unikać dzielenia się ręcznikami, skarpetkami, butami i innymi przedmiotami osobistego użytku, które mogą mieć kontakt ze skórą.
Bardzo ważne jest dbanie o stan skóry, zwłaszcza dłoni i stóp. Regularne nawilżanie skóry zapobiega jej pękaniu, co minimalizuje ryzyko wniknięcia wirusa. W przypadku drobnych skaleczeń czy otarć, należy je natychmiast oczyścić i zabezpieczyć opatrunkiem.
Osoby mające tendencję do nadmiernego pocenia się stóp powinny dbać o ich odpowiednią wentylację i stosować preparaty antyperspiracyjne. Regularna zmiana skarpetek na czyste i suche również ma znaczenie. Unikanie obgryzania paznokci i skórek wokół nich jest również istotne, ponieważ uszkodzona skóra w tych okolicach stanowi łatwe miejsce infekcji.
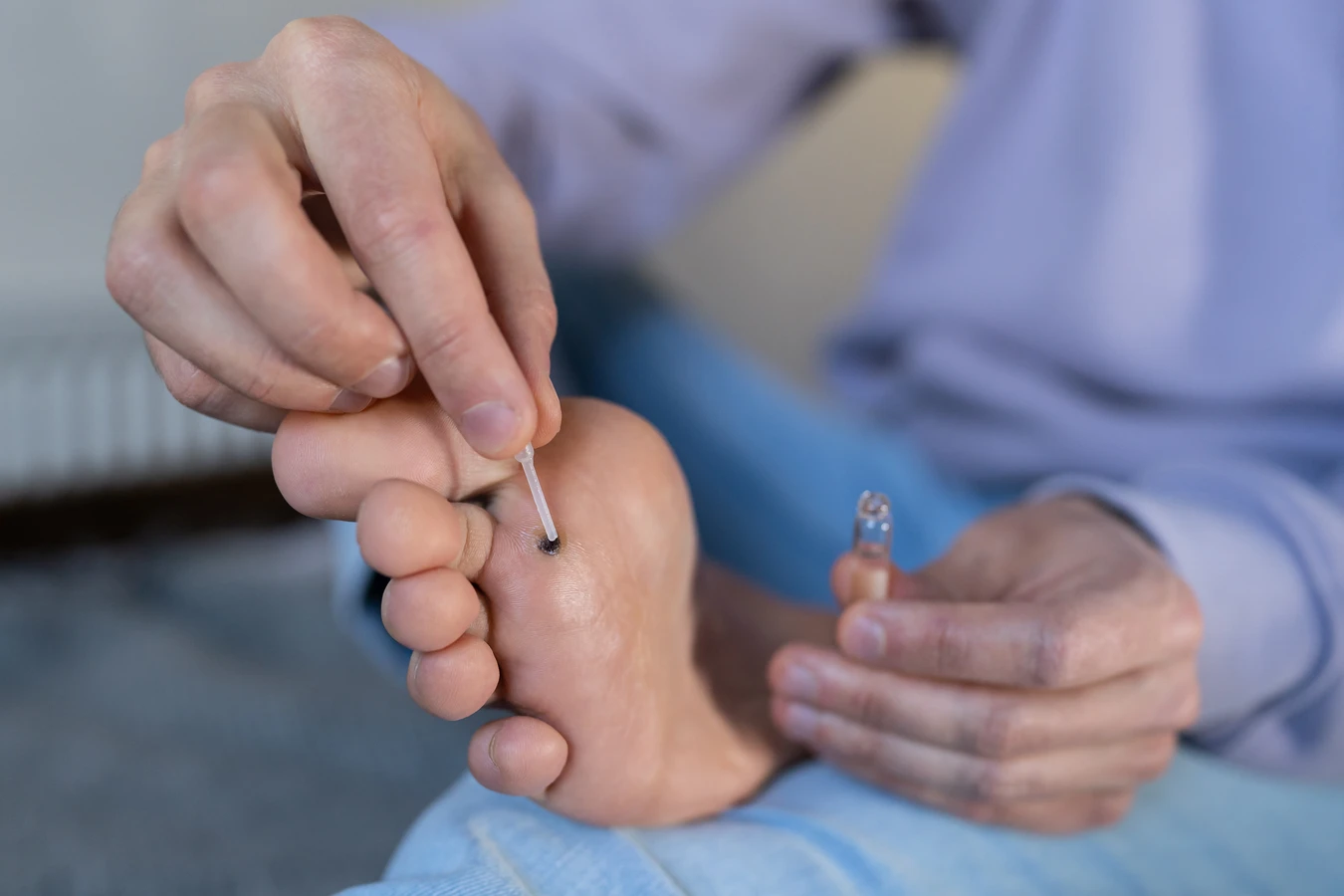
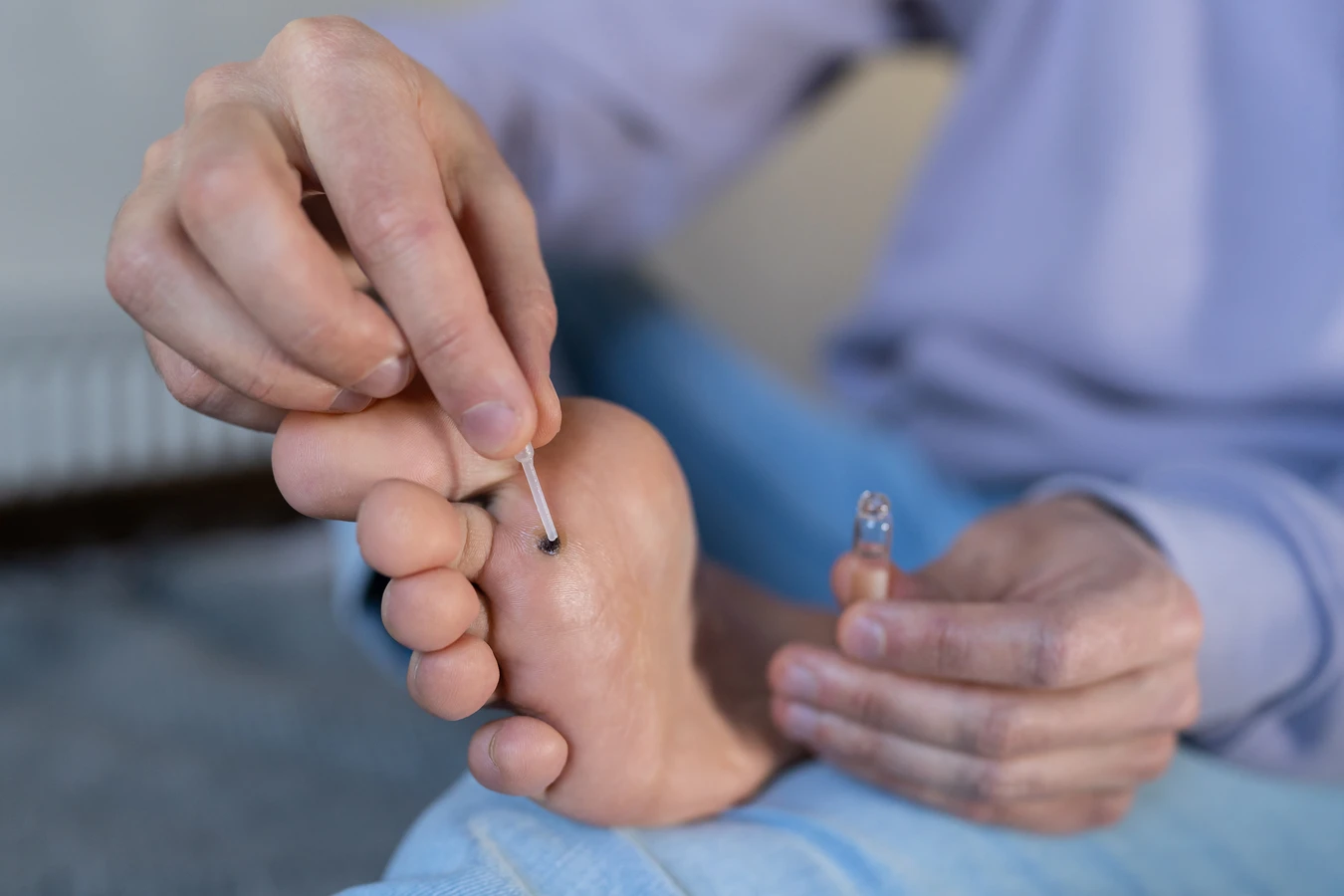
W przypadku istniejących kurzajek, należy unikać ich drapania, gryzienia czy wyrywania, ponieważ może to prowadzić do rozsiewu wirusa na inne części ciała lub do zakażenia innych osób. Wszelkie zabiegi usuwania kurzajek powinny być przeprowadzane ostrożnie lub przez specjalistę.
„`